A diabetes atinge milhares de pessoas em todo o mundo e, com as mudanças nas rotinas e hábitos alimentares da sociedade, houve um crescimento nos números da doença nos últimos anos.
De acordo com os dados levantados pela Federação Internacional de Diabetes (FID) e pela Organização mundial da Saúde (OMS), cerca de 13 milhões de brasileiros têm essa doença. No mundo, a estimativa é de que existem cerca de 400 milhões de diabéticos.
Nesse cenário, é fundamental compreender os principais pontos dessa doença, pois somente com a conscientização é possível garantir o diagnóstico e as melhores opções de tratamento. Neste post, preparamos um guia completo sobre o assunto. Acompanhe!
Aqui você vai encontrar:
ToggleO que é diabetes?
Diabetes é uma doença relacionada à produção insuficiente de insulina ou da sua má absorção. Esse é o hormônio responsável por regular a glicose no sangue e transformá-la em energia para o nosso organismo.
Com a dificuldade ou impossibilidade de quebrar as moléculas de glicose no organismo, a diabetes pode trazer outras complicações e, em casos mais graves, resultar na morte do paciente.
Tipos de diabetes
A diabetes é subdividida em alguns tipos devido às diferenças existentes entre cada situação, o que influencia os sintomas e a forma de tratamento. Veja, a seguir, quais são eles!
Tipo 1
Esse tipo é considerado hereditário e atinge a minoria dos pacientes — estima-se que ele concentra entre 5% e 10% dos diabéticos do país. A manifestação da doença costuma surgir na infância ou na adolescência, mas existem casos em que ela é diagnosticada apenas na fase adulta. Ela é considerada autoimune porque o próprio organismo destrói as células do pâncreas, que é o responsável pela produção da insulina.
Tipo 2
A diabetes tipo 2 é mais comum e atinge cerca de 90% dos pacientes, se manifestando com mais frequência em adultos acima de 40 anos, embora também se manifeste entre os mais jovens. Nesse caso, o organismo não consegue aproveitar a insulina produzida.
As causas estão ligadas a questões como:
- sobrepeso;
- sedentarismo;
- hipertensão;
- má alimentação;
- triglicerídeos elevados.
A doença pode evoluir para Diabetes Latente Autoimune do Adulto (LADA), que desenvolve um processo autoimune do organismo, atacando células do pâncreas do paciente, de modo semelhante ao que acontece na diabetes tipo 1.
Diabetes gestacional
A diabetes gestacional acontece temporariamente durante o período da gravidez e afeta entre 2% e 4% das gestantes. Isso acontece quando as taxas de açúcar do sangue ficam acima do normal, mas não o suficiente para que seja caracterizado o tipo 2.
Exatamente por isso, todas as gestantes precisam fazer exames para detectar a doença durante todo o pré-natal, pois ela pode trazer complicações para a gravidez e para o parto, exigindo a adoção de cuidados adicionais no dia a dia. Além disso, o problema aumenta as chances de desenvolvimento posterior da diabetes tanto na mãe quanto no bebê.
Pré-diabetes
Esse não é exatamente um tipo da doença, mas um sinal de alerta. Nesse caso, o paciente apresenta níveis elevados de glicose no sangue, sem que eles sejam altos o suficiente para caracterizar diabetes.
O grande benefício de identificar esse estágio é que ele ainda permite a reversão da doença — cerca de 50% dos pacientes conseguem evitar o seu desenvolvimento após diagnosticar a pré-diabetes. Também é importante saber que isso não se aplica ao tipo 1 da doença.
Causas da diabetes
Apesar de sua hereditariedade, a causa é desconhecida. Portanto, o ideal é que quem tem parentes próximos com a doença façam exames regularmente para acompanhar os níveis de glicose no sangue.
Nos demais casos, ela está relacionada aos hábitos e outros problemas do organismo. Consultas de rotina e exames médicos ajudam a identificar alterações no organismo e, até mesmo, a pré-diabetes, permitindo que o paciente tome medidas para evitar o seu desenvolvimento.
Fatores de risco
Existem alguns fatores de risco que aumentam as chances de desenvolvimento da doença. Veja quais são:
- pressão alta;
- colesterol alto;
- alteração nas taxas de triglicerídeos;
- sobrepeso;
- idade;
- parentes próximos com diabetes;
- histórico de diabetes gestacional ou pré-diabetes;
- síndrome de ovários policísticos;
- doenças renais crônicas;
- apneia do sono;
- uso de medicamentos glicocorticoides;
- distúrbios psiquiátricos — como depressão, transtorno bipolar e esquizofrenia.
Não deixe de conferir a nossa calculadora de diabetes ao final deste artigo e saiba qual o risco você tem de adquirir a doença!
Sintomas da diabetes
Os sintomas da doença variam de acordo com o seu tipo. Então, é importante compreender quais alterações exigem atenção e a busca por auxílio médico para diagnosticar o problema. Veja a seguir!
Tipo 1
Quando o paciente desenvolve a doença, os sintomas mais frequentes são:
- fome e sede constantes;
- vontade de urinar com mais frequência;
- perda de peso;
- fraqueza e/ou fadiga;
- mudanças de humor;
- náuseas e vômito.
Tipo 2
No tipo 2 da diabetes, existem alguns sintomas diferentes que podem surgir. São eles:
- fome e sede constantes;
- vontade de urinar com mais frequência;
- demora na cicatrização de feridas;
- formigamento nos pés e nas mãos;
- infecções mais frequentes na pele, na bexiga e nos rins;
- visão turva ou embaçada.
Diagnóstico da diabetes
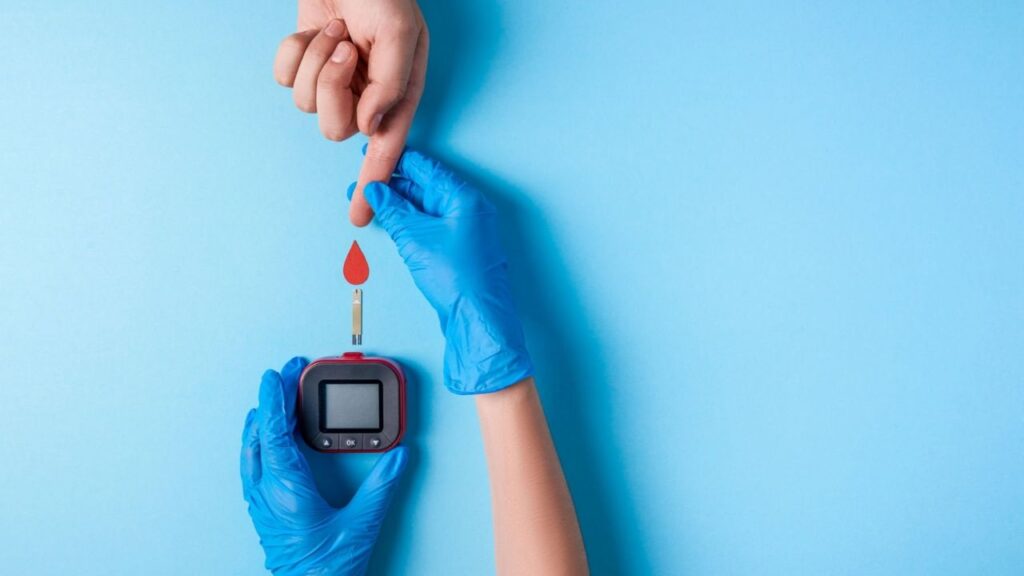
O diagnóstico da diabetes é feito por exames de sangue. Para verificar a taxa glicêmica, existem diversos tipos de procedimentos: o mais simples é feito com a coleta de apenas uma gota de sangue e o resultado fica pronto em 3 minutos. No entanto, os exames mais detalhados contam com análise laboratorial. São eles:
- glicemia em jejum: a amostra de sangue é coletada após jejum de 8 a 12 horas;
- hemoglobina glicada (HbA1c): a coleta é feita com, pelo menos, 8 horas de jejum, mas o resultado apresenta uma média glicêmica dos últimos 2 ou 3 meses.
Ao identificar alterações nos resultados, o médico pode solicitar exames complementares. O mais comum é o de curva glicêmica, que monitora as taxas de glicose do paciente a cada 30 minutos após a ingestão de um xarope de glicose, por 2 ou 3 horas. Os resultados permitem um diagnóstico preciso da doença e do seu estágio atual.
Para que haja a suspeita e para que você possa recorrer a ajuda médica o quanto antes, não deixe de fazer a nossa calculadora de diabetes, é rápido e simples e te ajudará a entender o seu estado de saúde.
Tratamento da diabetes
A diabetes não tem cura, mas com os tratamentos corretos o paciente tem condições de ter qualidade de vida e evitar o avanço da doença e as suas complicações.
Tratamento do tipo 1
Quem tem diabetes tipo 1 precisa de injeções diárias de insulina para manter níveis normais de glicose no sangue. Isso deve ser feito sempre que forem detectadas baixas, com a medição feita pelo glicosímetro.
A aplicação de insulina deve ser feita nas camadas de células de gordura, como na barriga, na coxa, no braço, na cintura ou no glúteo. Isso é feito com seringas, canetas próprias descartáveis ou bombas que liberam a substância no organismo aos poucos.
O tratamento deve ser indicado por um médico, que dirá a frequência ideal e os níveis de glicose que devem ser mantidos. Além disso, é possível que o tratamento seja complementado com outros medicamentos hipoglicêmicos.
Tratamento do tipo 2
Na diabetes tipo 2, o tratamento conta com mais variáveis. Em geral, podem ser indicadas as seguintes opções:
- inibidores da alfaglicosidase, que impedem a digestão e absorção de carboidratos;
- sulfonilureias ou glinidas para estimular a produção de insulina.
O uso da insulina não é tão comum, mas pode ser indicado em situações específicas, de acordo com a avaliação médica.
Uma questão importante é que esse tipo costuma estar associado a outras doenças, como hipertensão, obesidade ou níveis altos de triglicerídeos, além de fatores relacionados à rotina, como o sedentarismo.
Por causa disso, o acompanhamento médico se torna fundamental para que o tratamento seja abrangente e leve em conta todos os problemas de saúde do paciente.
Medicação da taxa glicêmica
Um cuidado importante que os pacientes diabéticos devem adotar é o controle da glicose para evitar a hipoglicemia, que acontece quando os níveis ficam muito baixos.
Vale destacar que os níveis ideais são determinados pelo médico, que considera as características de cada paciente, como idade, condições gerais de saúde e a existência de outros fatores de risco.
A hipoglicemia pode acontecer por diversos motivos, como:
- excesso de exercícios físicos
- problemas na alimentação (comer menos do que o necessário ou pular refeições);
- exagerar no uso da medicação;
- ingestão de álcool.
A hipoglicemia pode causar desmaios ou crises convulsivas que exigem atendimento médico imediato. Portanto, é fundamental que o paciente controle a rotina e observe os seus níveis de glicose para evitar essas ocorrências. Alguns sintomas apresentados quando os níveis de glicose ficam mais baixos são:
- tremores;
- suor frio e calafrios;
- irritabilidade;
- fome;
- náusea;
- calor;
- visão embaçada;
- palidez;
- falta de coordenação motora;
- dificuldades para falar.
Indicação de cirurgia bariátrica
Nos casos em que a diabetes está relacionada ao sobrepeso ou obesidade, existem situações em que a cirurgia bariátrica é indicada. Conhecida popularmente como redução de estômago, o procedimento faz alterações no sistema digestivo para reduzir a produção de grelina, um hormônio que estimula a fome.
Os níveis de digestão também são afetados: com o estômago reduzido, alguns alimentos chegam praticamente intactos ao intestino e o processo é acelerado. Isso promove a liberação de hormônios que estimulam a produção de insulina pelo pâncreas.
Quando a indicação é pela diabetes, o procedimento é conhecido como cirurgia metabólica, já que o principal objetivo da intervenção é alterar o processo de digestão e a perda de peso é um objetivo secundário, consequência das mudanças feitas.
Por outro lado, essa cirurgia traz grandes impactos para a rotina do paciente operado e oferece alguns riscos. Dessa forma, a solução deve ser avaliada com atenção e não é indicada pelos médicos em todos os casos.
Complicações causadas pela diabetes
O tratamento correto da doença é essencial para evitar que ela evolua e traga mais complicações à saúde do paciente. Confira, a seguir, quais são os principais problemas que a diabetes pode causar.
Problemas no coração
Uma das consequências da doença é a aceleração da formação das placas de gordura nas artérias do coração, do cérebro e das pernas. Com o tempo, elas podem ficar obstruídas e resultar no infarto do miocárdio ou em um Acidente Vascular Cerebral (AVC).
Problemas na visão
A diabetes pode gerar diversos problemas de visão para o paciente, o que torna fundamental que ele se submeta a exames oftalmológicos regularmente, a fim de detectar qualquer alteração.
Glaucoma
A diabetes aumentam em 40% as chances de desenvolver glaucoma. Ele é caracterizado pela pressão elevada nos olhos, o que faz com que o sistema de drenagem fique mais lento e acumule líquido no local.
Isso faz com os vasos sanguíneos se comprimam, prejudicando a circulação na retina e no nervo óptico. Isso causa a perda gradual da visão e o tratamento pode ser feito com medicamentos ou cirurgia, dependendo do caso.
Retinopatia
O termo retinopatia trata dos problemas causados na retina do paciente e tem dois tipos mais comuns: não proliferativo e o proliferativo. O primeiro é o mais comum e é caracterizado pelo inchaço dos vasos sanguíneos que ficam atrás dos olhos, chamados de capilares.
Isso forma bolhas e, em estágios avançados, as paredes dos capilares não conseguem mais controlar a passagem de substâncias entre o sangue e a retina, causando vazamentos para dentro da mácula. Isso deixa a visão embaçada e, em casos mais graves, pode levar à cegueira.
O segundo tipo acontece por uma evolução da retinopatia não proliferativa. Nela, os vasos ficam totalmente obstruídos e não conseguem levar oxigênio para a retina, que pode morrer. Isso faz com que novos vasos surjam, porém, como são mais frágeis, eles podem causar vazamentos e levar à hemorragia vítrea.
Os novos vasos também podem causar uma espécie de cicatriz que distorce a retina e resulta em seu descolamento ou em um glaucoma. Essa complicação exige atenção porque nem sempre apresenta sintomas, assim, os exames devem ser feitos com frequência, com períodos máximos de 1 ou 2 anos.
Catarata
Os diabéticos têm 60% mais chance de desenvolver catarata nos olhos, que faz com que o cristalino (a lente natural do organismo) fique opaca e bloqueie a luz, prejudicando a visão. Nos estágios iniciais, o tratamento é feito com uso de óculos de sol e lentes que controlem o brilho.
Com o tempo, a opacidade pode aumentar. Nesses casos, o tratamento é feito com a cirurgia para a retirada das lentes e a realização de implantes. Porém, essa prática aumenta as chances do desenvolvimento de glaucoma e da retinopatia, então é fundamental fazer uma avaliação médica detalhada para identificar a melhor solução.
Neuropatia diabética
Esse problema afeta os nervos periféricos, que são os responsáveis por carregar as informações até o cérebro e levar os sinais da medula espinhal para o resto do corpo. Quando eles são danificados, esse sistema deixa de funcionar bem e traz prejuízos para o paciente.
Isso acontece, geralmente, pelas alterações nos vasos sanguíneos ou no metabolismo, que são afetados pela diabetes. Exatamente por isso, essa costuma ser a complicação crônica mais comum da doença e, também, a mais incapacitante.
As principais consequências são a diminuição da energia e da mobilidade, mas também pode afetar a satisfação do paciente e o seu interesse em se envolver com atividades sociais.
Doenças renais
Como a diabetes traz dificuldades para o organismo processar a glicose, os altos níveis de açúcar no sangue fazem com que os rins fiquem sobrecarregados e, assim, o corpo elimina mais proteínas pela urina, o que gera a microalbuminúria.
Quando essa alteração é detectada no início, existem tratamentos que podem evitar a sua evolução. Contudo, em estágios avançados, essa complicação é chamada de doença renal terminal, pois o estresse causado pela sobrecarga dos rins faz com que os órgãos percam a capacidade de filtragem do sangue.
Como consequência, os resíduos que deveriam ser eliminados pela urina começam a acumular e, com o tempo, os rins deixam de funcionar. O tratamento do problema nesse estágio inclui sessões de hemodiálise e transplante.
Amputação de membros
Como a doença dificulta a cicatrização de feridas, existem casos em que é necessário fazer a amputação de membros para tratar o problema. A maior parte dos casos acontece em decorrência do chamado “pé diabético” — lesões que surgem nos pés dos pacientes.
O problema é agravado quando a pessoa sofre com a doença arterial periférica, que reduz o fluxo sanguíneo para os pés. Isso pode reduzir a sensibilidade e aumentar os riscos de úlceras e infecções que levam à amputação. Mas não precisa se assustar: em geral, isso pode ser evitado com o acompanhamento médico constante e a busca por suporte profissional diante de qualquer lesão ou alteração.
Diabetes em crianças
A diabetes tipo 1, por ser hereditária, é conhecida por ser diagnosticada ainda na infância, enquanto a diabetes do tipo 2 é identificada predominantemente nos adultos.
Contudo, pesquisas recentes apontam o aumento da incidência do tipo 2 em crianças. De acordo com dados divulgados pela OMS, em 1990, uma a cada 15 mil crianças era diagnosticada com o problema. Atualmente, essa proporção é de uma a cada 8 mil.
A principal causa é o sobrepeso e a obesidade infantil, o que torna fundamental que os pais e responsáveis dobrem a atenção em relação aos hábitos alimentares das crianças. Algumas práticas importantes são não dar açúcar para crianças de até dois anos e evitar alimentos processados.
O aleitamento materno exclusivo até os 6 meses, com complemento até os dois anos de idade, auxilia no crescimento saudável e no controle de peso. Além disso, ao determinar o cardápio, dê preferência para alimentos naturais e que tenham um bom valor nutricional.
Confira já a nossa calculadora de diabetes!
Relação entre diabetes e álcool
Uma das dúvidas mais comuns é: quem tem diabetes precisa parar de consumir álcool? De qualquer forma, é preciso ter em mente que o consumo excessivo da substância é prejudicial ao organismo e pode causar dependência.
Entretanto, quem é diagnosticado com a doença não precisa cortar totalmente as bebidas, mas vale a pena evitar o consumo e, quando for beber, é preciso fazer isso acompanhado de uma refeição e sem exageros.
Durante o consumo, o álcool eleva os níveis de glicose por causa dos açúcares e carboidratos. Em contrapartida, após algumas horas, o excesso resulta em um efeito hipoglicêmico intenso, trazendo diversos prejuízos ao paciente.
Prevenção à diabetes
A melhor forma de prevenir a doença é adotar uma rotina mais saudável. Pensando nisso, separamos algumas práticas importantes para reduzir os riscos de desenvolver a diabetes ou, para quem já recebeu o diagnóstico, proporcionar mais qualidade de vida.
Pratique atividades físicas
As atividades físicas são importantes para manter o organismo saudável e ajudar na manutenção de peso, pois contribuem para o controle da glicemia e reduzem a gordura corporal. O ideal é fazer, pelo menos, 20 minutos de atividades leves ou moderadas todos os dias.
Quem já tem a doença deve ter atenção às variações de glicemia, que podem acontecer durante a prática ou algumas horas depois. O médico responsável pelo tratamento poderá indicar as melhores atividades e a frequência necessária de acordo com o perfil de cada paciente.
Mantenha uma alimentação saudável
Os cuidados com a alimentação são fundamentais para evitar o desenvolvimento da doença. É essencial incluir frutas, verduras e legumes no cardápio, além de reduzir o consumo de gorduras, sal e açúcar.
Para quem já faz tratamento, vale a pena consultar um nutricionista. O profissional poderá desenvolver cardápios que garantam uma alimentação balanceada e sem muitas restrições. Além disso, ele poderá indicar as trocas que podem ser feitas para substituir alimentos prejudiciais.
Evite hábitos prejudiciais
É essencial evitar hábitos prejudiciais, como fumar e consumir bebidas alcoólicas. O tabaco aumenta os riscos de hipertensão e o álcool, como já dissemos, causa oscilações glicêmicas.
O tabagismo impacta os pequenos vasos sanguíneos, potencializados os problemas de circulação causados pela diabetes. Então, pacientes que fumam têm mais riscos de sofrerem amputação de membros em caso de infecções e lesões.
Como vimos, a adoção de hábitos saudáveis diminui as chances de desenvolver a diabetes tipo 2. Porém, diante do diagnóstico, essas práticas se tornam essenciais para reduzir os riscos de desenvolver alguma das complicações e garantir mais qualidade de vida. Em todos os casos, as consultas médicas periódicas são fundamentais para a identificação e o controle da doença.
Agora que você já entendeu os principais pontos sobre a doença, com certeza ficará mais fácil lidar com o diagnóstico. Se você gostou deste guia, aproveite para compartilhar nas suas redes sociais e repassar essas informações para os seus amigos!
A AmorSaúde é a rede de clínicas populares que mais cresce no Brasil, oferecendo diversas especialidades como cardiologia, oftalmologia, odontologia e ginecologia.
Se você gostou deste conteúdo e deseja investir mais na sua saúde, entre em contato conosco!
Tenho risco de desenvolver diabetes? Saiba aqui nesta calculadora!
O diabetes é uma das principais complicações que afetam a saúde do brasileiro. O Brasil ocupa 5º da lista em um levantamento mundial de países com incidência de diabetes, com 16,8 milhões de doentes adultos (20 a 79 anos), o que é bastante preocupante.
Por meio dessa calculadora, você irá ter uma noção de como a sua saúde está, e se há algum fator de risco. Contudo, o resultado é apenas um sinal de alerta, não deixe de recorrer a um médico AmorSaúde para saber das suas verdadeiras condições, e para que sejam passados os cuidados preventivos ou as medidas de tratamento.
Logo, responda a esse questionário simples para saber se você pode ou não fazer parte da estatística:
(Os dados inseridos no formulário serão armazenados e utilizados a fim de estudo da AmorSaúde e o e-mail será usado para fins de marketing e comunicação)
A AmorSaúde é a rede de clínicas populares que mais cresce no Brasil, oferecendo diversas especialidades como cardiologia, oftalmologia, odontologia e ginecologia.


















Respostas de 3
Olá amorsaude, adorei seu conteúdo
Obrigado, João Paulo! 😍
É fundamental entender os diferentes tipos de diabetes e suas causas, uma vez que o conhecimento é a primeira linha de defesa contra essa doença. Além disso, o destaque para o pré-diabetes e sua possibilidade de reversão é uma mensagem positiva, incentivando as pessoas a adotarem um estilo de vida saudável. Ótima em iniciativa compartilhar essas informações!