O eletrocardiograma (ECG) é um dos exames mais rápidos e informativos da medicina. Em menos de dez minutos, ele registra a atividade elétrica do coração e fornece dados sobre ritmo, frequência, condução e estrutura do músculo cardíaco.
É indolor, não emite radiação e pode ser feito em qualquer age. Por isso, faz parte do check-up de rotina, do pré-operatório e da investigação de sintomas como palpitações, falta de ar, dor no peito, tonturas e desmaios.
Saiba mais sobre o exame aqui:
Aqui você vai encontrar:
ToggleO que é o eletrocardiograma?
O coração funciona por impulsos elétricos que coordenam cada batimento. O ECG capta esses impulsos por meio de eletrodos fixados na pele e os transforma em um gráfico de ondas. Cada onda representa uma fase do ciclo cardíaco.
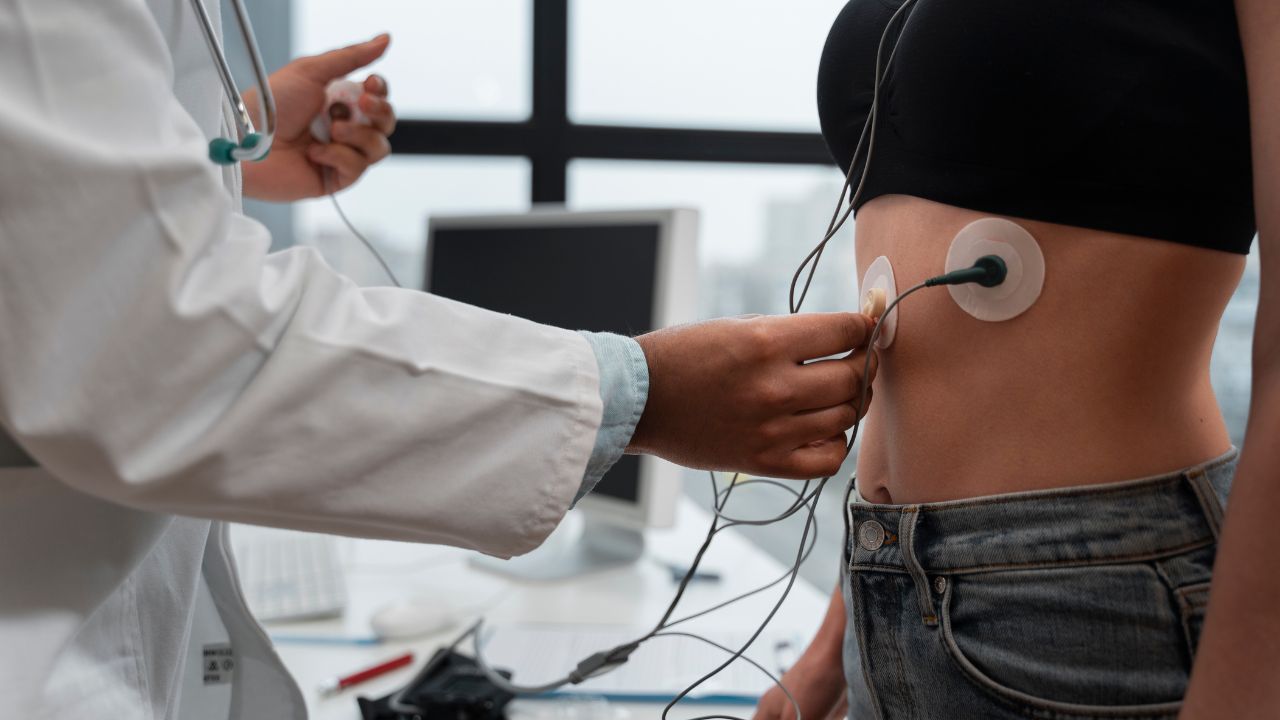
O exame padrão usa 12 derivações, ou seja, 12 ângulos diferentes de visualização do coração. Para isso, são fixados dez eletrodos: quatro nos membros (tornozelos e pulsos) e seis no tórax, em posições específicas ao redor do coração.
O resultado é um papel quadriculado com traçados de ondas. Cada linha representa uma derivação diferente. O médico analisa a forma, a duração e a amplitude dessas ondas para identificar alterações.
Para que serve o eletrocardiograma?
O ECG é um exame versátil. Ele não serve apenas para investigar problemas cardíacos: também faz parte da avaliação rotineira de adultos e é obrigatório em muitos pré-operatórios.
As principais indicações clínicas são:
- Dor no peito: para identificar ou descartar infarto agudo do miocárdio
- Palpitações: para detectar arritmias cardíacas
- Falta de ar e cansaço: para avaliar sobrecarga cardíaca
- Desmaio ou pré-síncope: para investigar arritmias ou bloqueios de condução
- Hipertensão arterial: para verificar hipertrofia ventricular
- Pré-operatório: obrigatório em pacientes acima de 40 anos ou com fatores de risco cardíaco
- Check-up de rotina a partir dos 40 anos
- Monitoramento de pessoas que usam medicamentos que afetam o ritmo cardíaco
- Avaliação antes de iniciar atividade física intensa
Para avaliar o funcionamento do coração e identificar possíveis alterações precocemente, o eletrocardiograma é um exame essencial. No AmorSaúde, você pode realizar o ECG com rapidez e acompanhamento profissional para um cuidado mais seguro da sua saúde cardíaca.
Como é feito o eletrocardiograma?
O paciente deita em uma maca e o técnico posiciona os dez eletrodos: quatro nas extremidades e seis no tórax. Em mulheres, os eletrodos precordiais são fixados abaixo da mama esquerda e ao redor do estérnio.
O exame dura entre cinco e dez minutos. Durante o registro, o paciente deve ficar imóvel e respirar normalmente. Movimentos, tosse ou tensão muscular interferem no traçado e podem gerar artefatos que dificultam a leitura.
Não há corrente elétrica passando pelo corpo durante o exame. Os eletrodos apenas captam os sinais elétricos que o próprio coração produz. O procedimento é completamente seguro e indolor.
Precisa de preparo para fazer eletrocardiograma?
Não há jejum necessário para o ECG. A alimentação normal não interfere no resultado.
Alguns cuidados ajudam a garantir um traçado de qualidade:
- Evitar atividade física intensa nas horas anteriores ao exame, pois eleva a frequência cardíaca
- Não consumir café ou bebidas estimulantes antes do exame se o objetivo for avaliar arritmias
- Informar todos os medicamentos em uso, especialmente antiarrítmicos, betabloqueadores e digitais
- Usar roupas que permitam acesso fácil ao tórax e tornozelos
- Evitar cremes e óleos na pele do tórax no dia do exame, pois reduzem a aderência dos eletrodos
Em exames de urgência, como na suspeita de infarto, o ECG é feito imediatamente sem qualquer preparo.
O que o eletrocardiograma consegue detectar?
O ECG é um exame de alto valor diagnóstico para condições cardíacas. Entre os principais achados possíveis:
Infarto agudo do miocárdio
O ECG é o exame mais rápido para identificar um infarto em curso. A elevação do segmento ST em derivações específicas indica que uma região do músculo cardíaco está sem fluxo sanguíneo. Esse achado define o tipo de infarto que exige desobstrução imediata da artéria (IAMCSST). Em pronto-socorros, um ECG alterado muda a conduta em minutos.
Arritmias cardíacas
O ECG identifica fibrilação atrial (a arritmia mais comum em adultos), taquicardias supraventriculares, bloqueios de ramo, extrassístoles e bradiarritmias. Cada arritmia tem um padrão específico no traçado. A fibrilação atrial, por exemplo, elimina a onda P e cria um ritmo completamente irregular.
Hipertrofia ventricular
Quando o coração trabalha sob pressão elevada por muito tempo, como em quem tem hipertensão arterial mal controlada, as paredes dos ventrículos aumentam de espessura. O ECG detecta sinais indiretos dessa hipertrofia por meio de maior amplitude das ondas R e S nas derivações precordiais.
Bloqueios de condução
O impulso elétrico que coordena o batimento cardíaco percorre um caminho específico. Quando parte desse caminho está bloqueada, o ECG mostra alterações características, como o alargamento do QRS nos bloqueios de ramo. Alguns bloqueios são benignos outros indicam doença cardíaca estrutural.
Distúrbios eletrolíticos
Níveis alterados de potássio, cálcio e magnésio no sangue afetam diretamente a atividade elétrica do coração. Hipercalemia (potássio muito alto), por exemplo, produz ondas T apiculadas e pode evoluir para parada cardíaca. O ECG é uma ferramenta importante para monitorar esses distúrbios em pacientes internados.
Síndrome de Wolff-Parkinson-White e canalopatias
Algumas condições genéticas que predispõem à morte súbita cardíaca em jovens, como a Síndrome de Brugada e o QT longo congênito, têm padrões reconhecíveis no ECG. Por isso, o exame é recomendado antes do início de atividades físicas de alta intensidade em adolescentes e adultos jovens.
O que o eletrocardiograma não consegue detectar?
O ECG é um exame poderoso, mas tem limitações importantes que o médico considera na interpretação.
Ele é um registro do momento da coleta. Arritmias intermitentes, como extrassístoles que ocorrem apenas durante o exercício ou em momentos de estresse, podem não aparecer em um ECG de repouso de dez minutos. Para esses casos, o médico pode solicitar o Holter (ECG de 24 ou 48 horas) ou o monitor de eventos.
O ECG também não avalia a estrutura anatômica do coração com detalhes. Para ver as câmaras cardíacas, as válvulas e a função de bombeamento, o exame indicado é o ecocardiograma.
Um ECG normal não exclui doença coronariana. Pacientes com obstrução coronariana significativa podem ter ECG completamente normal em repouso. Para esses casos, o teste ergométrico (ECG durante o esforço) ou a cintilografia miocárdica são mais informativos.
Tipos de eletrocardiograma
O ECG convencional de 12 derivações é o mais comum, mas existem outras modalidades para situações específicas:
Holter (monitorização ambulatorial de 24 a 48 horas)
O paciente usa um pequeno gravador preso ao corpo por 24 a 48 horas enquanto realiza suas atividades normais. O exame registra todos os batimentos nesse período, permitindo identificar arritmias que só aparecem em momentos específicos, como durante o sono, após refeições ou em situações de estresse.
Teste ergométrico (ECG de esforço)
O ECG é registrado enquanto o paciente caminha em uma esteira com velocidade e inclinação crescentes. O esforço físico aumenta a demanda de oxigênio do coração e pode revelar isquemia e arritmias que não aparecem em repouso. É contraindicado em infarto recente e em algumas outras situações de risco.
Monitor de eventos cardíacos
Usado quando os sintomas são muito esporádicos, a ponto de não aparecerem nem no Holter de 48 horas. O paciente usa o monitor por semanas ou meses e aciona manualmente o registro quando sente palpitações ou tontura. Existem versões implantáveis para casos selecionados.
Como é lido o resultado do eletrocardiograma?
O laudo descreve ritmo, frequência cardíaca, eixo elétrico, intervalo PR, duração do QRS e intervalo QT, além de qualquer alteração nas ondas. No final, o médico que assina o laudo escreve a conclusão.
Alguns termos comuns no laudo e o que significam:
- Ritmo sinusal: ritmo normal, originado no nó sinusal (marca-passo natural do coração)
- Taquicardia sinusal: frequência acima de 100 bpm, comum em estresse, febre e ansiedade
- Bradicardia sinusal: frequência abaixo de 60 bpm, comum em atletas e uso de betabloqueadores
- Fibrilação atrial: ritmo irregular sem ondas P definidas
- Bloqueio de ramo direito ou esquerdo: alteração na condução elétrica pelos ventrículos
- Alterações inespecíficas da repolarização ventricular: termo genérico para variações que precisam de contexto clínico para ser interpretadas
- Infarto antigo: sinais que indicam área do coração que sofreu lesão em algum momento anterior
Termos como “alterações inespecíficas” assustam quem lê o laudo sozinho, mas muitas vezes não indicam nada patológico. O médico é quem decide se o achado tem relevância clínica dentro do quadro do paciente.
Eletrocardiograma e ecocardiograma: qual a diferença?
São exames completamente diferentes, apesar dos nomes parecidos. O ECG avalia a atividade elétrica do coração: ritmo, condução e sinais de isquemia. O ecocardiograma é um ultrassom do coração: avalia a anatomia, o tamanho das câmaras, a função das válvulas e a fração de ejeção (força de bombeamento).
Os dois se complementam. Um paciente com falta de ar pode ter ECG normal e ecocardiograma alterado (como disfunção diastólica), ou ECG alterado e eco normal. Em geral, o médico define qual pedir com base nos sintomas e no risco cardíaco do paciente.
Quando o eletrocardiograma indica urgência?
Alguns achados no ECG exigem conduta imediata, independentemente dos sintomas do paciente naquele momento:
- Elevação do segmento ST em duas ou mais derivações contigúas: infarto com obstrução total de artéria coronariana
- Taquicardia ventricular ou fibrilação ventricular: arritmias que levam à parada cardíaca
- Bloqueio atrioventricular total (BAVT): frequência cardíaca muito baixa por falha na condução entre átrio e ventrículo
- QT muito prolongado associado a taquicardia: risco de arritimia grave chamada torsades de pointes
- Padrão de Brugada tipo 1 em paciente com síncope: associado a risco de morte súbita
Esses são achados críticos reconhecidos por médicos treinados. Um laudo com qualquer um desses termos deve ser discutido imediatamente com o médico responsável, sem aguardar a próxima consulta agendada.
Raio-X na pneumonia
O raio-X de tórax é o principal exame de imagem para confirmar pneumonia. A inflamação e o acúmulo de líquido nos alvéolos pulmonares aparecem como uma área mais branca (opacidade) no pulmão afetado, chamada de consolidação.
O exame ajuda a confirmar o diagnóstico clínico, identificar qual lobo pulmonar está comprometido, avaliar a extensão da infecção e monitorar a resposta ao tratamento. Em casos de pneumonia bilateral ou comprometimento extenso, como ocorreu em casos graves de COVID-19, o raio-X mostra opacidades nos dois pulmões.
Um ponto importante: o raio-X pode ser normal nas primeiras horas de uma pneumonia, antes de o processo inflamatório produzir alterações visíveis na imagem. Se os sintomas forem fortes e o raio-X vier normal, o médico pode solicitar tomografia de tórax, que é mais sensível para detectar alterações precoces.
O raio-X não identifica o agente causador da pneumonia. Saber se é bacteriana, viral ou fúngica depende de exames laboratoriais como cultura de escarro, hemograma e sorologias. Cada caso deve ser avaliado individualmente pelo médico.
Raio-X do tórax
O raio-X de tórax é o exame de imagem mais solicitado em pronto-socorros e ambulatórios. Em uma única imagem, avalia pulmões, coração, costelas, clavículas, mediastino e diafragma.
É feito com o paciente em pé, de frente para o detector, com os braços afastados do corpo. O técnico pede uma inspiração profunda antes do disparo para expandir os pulmões e melhorar a qualidade da imagem. A incidência de perfil é acrescentada quando o médico precisa de mais informações sobre uma região específica.
Os principais achados que o raio-X de tórax detecta são pneumonia, derrame pleural, pneumotórax, aumento da silhueta cardíaca, congestão pulmonar por insuficiência cardíaca, nódulos pulmonares e fraturas de costela. Também faz parte do pré-operatório e do acompanhamento de doenças pulmonares crônicas como DPOC e tuberculose.
Um raio-X de tórax normal não exclui todas as doenças pulmonares. Nódulos pequenos, lesões atrás do coração e alterações sutis podem não aparecer. Quando há suspeita clínica persistente, a tomografia de tórax oferece detalhamento muito superior.
Raio-X odontológico
O raio-X odontológico é indicado para avaliar estruturas que não são visíveis a olho nu durante o exame clínico: cáries entre os dentes, infecções na raiz, reabsorção óssea, dentes impactados e a posição dos dentes antes de tratamentos ortodônticos.
Existem dois tipos principais. O periapical mostra um ou dois dentes por imagem, com foco na raiz e no osso ao redor. É o mais usado para investigar dor localizada e infecção. O interproximal (bitewing) mostra a coroa de vários dentes ao mesmo tempo e é o melhor para detectar cáries entre os dentes.
A dose de radiação é muito baixa, menor do que a de um raio-X médico convencional. Mesmo assim, o dentista usa avental de chumbo e colar cervical para proteger o paciente. Gestantes devem informar a gravidez antes do exame.
Raio-X panorâmico
O raio-X panorâmico, também chamado de ortopantomografia, mostra todos os dentes, a mandíbula, a maxila e parte das articulações temporomandibulares em uma única imagem. É o ponto de partida para o planejamento de tratamentos que envolvem múltiplos dentes ou estruturas ósseas.
É indicado antes de extrações de siso, implantes dentários, tratamentos ortodônticos completos e avaliação de cistos e tumores na região da boca e mandíbula. Também é usado para verificar o desenvolvimento dentário em crianças e adolescentes.
O exame é feito com o paciente em pé ou sentado, com a cabeça posicionada em um suporte. O equipamento gira ao redor da cabeça enquanto captura a imagem. Dura cerca de 20 segundos. O paciente deve tirar brincos, óculos e aparelhos removíveis antes do exame.
A dose de radiação é baixa. Mesmo assim, gestantes devem informar a gravidez. O panorâmico não substitui as radiografias periapicais quando o dentista precisa avaliar detalhes de um dente específico, pois a resolução é menor.
Aviso importante: As informações deste artigo são educativas e não substituem a consulta médica. O eletrocardiograma é um exame que exige interpretação por profissional habilitado, sempre associada ao quadro clínico do paciente. Não tente interpretar o seu ECG sozinho nem ignore resultados sem discussão com o médico.
Perguntas frequentes sobre eletrocardiograma
O que o exame de eletrocardiograma detecta?
O ECG detecta arritmias, infarto agudo e antigo, bloqueios de condução, hipertrofia ventricular, distúrbios eletrolíticos e síndromes como Brugada e QT longo. Não avalia estrutura anatômica do coração nem exclui doença coronariana em repouso. Para isso, o médico pode solicitar ecocardiograma ou teste ergométrico.
O que não devo fazer antes do eletrocardiograma?
Evite atividade física intensa nas horas anteriores, pois eleva a frequência cardíaca e pode alterar o traçado. Não use cremes ou óleos no tórax no dia do exame, pois reduzem a aderência dos eletrodos. Se o objetivo for avaliar arritmias, evite café e estimulantes antes da coleta. Informe todos os medicamentos em uso, especialmente betabloqueadores e antiarrítmicos.
Quando um eletrocardiograma é preocupante?
Quando mostra elevação do segmento ST, fibrilação ventricular, bloqueio atrioventricular total, QT muito prolongado ou padrão de Brugada tipo 1. Esses achados exigem avaliação médica imediata. Termos como “alterações inespecíficas” ou “bloqueio de ramo direito isolado” são comuns e frequentemente benignos, mas sempre devem ser discutidos com o médico dentro do contexto clínico.
Alterações no eletrocardiograma devem sempre ser avaliadas por um profissional para um diagnóstico seguro. No AmorSaúde, você pode realizar o ECG e contar com orientação médica para interpretar corretamente o resultado.
Quando o eletrocardiograma indica infarto?
A elevação do segmento ST em duas ou mais derivações contíguas é o principal sinal de infarto com obstrução total da artéria coronariana, chamado IAMCSST. Esse achado exige desobstrução imediata. Ondas Q patológicas indicam infarto antigo. A depressão do ST e inversão de onda T podem sugerir isquemia sem obstrução total. Qualquer suspeita de infarto é urgência médica.
Quais são os 4 tipos de arritmia?
As arritmias são classificadas pela origem e pela frequência. Por origem: supraventriculares (nascem nos átrios ou nó AV) e ventriculares (nascem nos ventrículos). Por frequência: taquiarritmias (frequência acima de 100 bpm) e bradiarritmias (frequência abaixo de 60 bpm). Os exemplos mais comuns são fibrilação atrial, taquicardia supraventricular, extrassístoles e bloqueios de condução. A gravidade varia muito entre os tipos e cada caso deve ser avaliado pelo cardiologista.
O eletrocardiograma detecta infarto?
Sim. É o primeiro exame feito na suspeita de infarto agudo. A elevação do segmento ST identifica o tipo de infarto que exige desobstrução imediata da artéria. Também mostra sinais de infarto antigo, como ondas Q patológicas em derivações específicas.
ECG normal descarta problema no coração?
Não. Um ECG normal em repouso não exclui doença coronariana, arritmias intermitentes ou disfunção valvar. Se os sintomas persistirem, o médico pode solicitar Holter, teste ergométrico ou ecocardiograma para uma avaliação mais completa.
Com que idade devo começar a fazer eletrocardiograma de rotina?
A partir dos 40 anos, o ECG entra no check-up de rotina para a maioria dos adultos. Para pessoas com fatores de risco cardíaco como hipertensão, diabetes, obesidade ou histórico familiar de infarto, pode ser indicado antes disso. A decisão é do médico.
O que é fibrilação atrial no ECG?
Fibrilação atrial é uma arritmia em que os átrios batem de forma caótica e descoordenada. No ECG, aparece como ausência de ondas P regulares e ritmo completamente irregular. É a arritmia sustentada mais comum em adultos e aumenta o risco de AVC. O tratamento depende do perfil de cada paciente e deve ser definido pelo cardiologista.
O que é bloqueio de ramo no eletrocardiograma?
Bloqueio de ramo é um atraso ou interrupção na condução elétrica por um dos ramos do feixe de His, que leva o impulso aos ventrículos. Pode ser direito ou esquerdo. O bloqueio de ramo direito isolado, sem outros achados, é frequentemente benigno. O bloqueio de ramo esquerdo novo em paciente com dor no peito é sinal de alerta para infarto.
Qual a diferença entre ECG e Holter?
O ECG convencional dura cerca de dez minutos e registra o coração em repouso. O Holter monitora o coração continuamente por 24 a 48 horas durante as atividades do dia a dia. O Holter é indicado quando os sintomas são intermitentes e não aparecem no ECG de rotina.
Eletrocardiograma faz parte do pré-operatório?
Sim, em geral sim. O ECG pré-operatório é obrigatório para pacientes acima de 40 anos e para qualquer paciente com fatores de risco cardíaco, independentemente da idade. O objetivo é identificar alterações que possam aumentar o risco durante a anestesia e a cirurgia.
Palpitação no ECG normal significa que está tudo bem?
Não necessariamente. Se a palpitação não estava ocorrendo no momento do exame, o ECG pode ser completamente normal. Para investigar palpitações intermitentes, o médico costuma solicitar Holter ou monitor de eventos. Não ignore palpitações frequentes mesmo com ECG normal.
O eletrocardiograma pode ser feito na gestação?
Sim, é seguro durante toda a gestação. Não há radiação envolvida. O ECG é indicado sempre que a gestante apresentar sintomas cardíacos como palpitações, falta de ar intensa ou dor no peito. Algumas alterações fisiológicas da gestação podem mudar levemente o traçado, o que o médico considera na interpretação.
Extrassístole no ECG é perigosa?
Depende. Extrassístoles isoladas e assintomáticas em pessoas sem doença cardíaca são muito comuns e geralmente benignas. Extrassístoles frequentes, em salvas ou associadas a sintomas como tontura e desmaio precisam de investigação. Cada caso deve ser avaliado pelo cardiologista.
Por que escolher o AmorSaúde?
O AmorSaúde é a rede de clínicas populares que mais cresce no Brasil, oferecendo diversas especialidades, como clínica geral, urologia, dermatologia, cardiologia, oftalmologia, odontologia, ginecologia, entre diversas outras.
Se você deseja investir na sua saúde e ter acesso a consultas com preços acessíveis e um atendimento de qualidade, agende já sua consulta e exames conosco!