A dermatose é o termo médico para qualquer alteração ou doença que afeta a pele.
Abrange desde condições simples como ressecamento até doenças complexas como psoríase e lúpus cutâneo.
Existem mais de 3.000 tipos catalogados de dermatoses, e essa classificação continua expandindo conforme a medicina identifica novas variantes e subtipos.A maioria não é contagiosa e responde bem ao tratamento quando diagnosticada corretamente.
Identificar o tipo específico é fundamental, sintomas similares podem indicar doenças completamente diferentes que exigem abordagens distintas. Manchas vermelhas que descamam podem ser psoríase, dermatite seborreica, tinha corporis (micose), ou eczema numular.
Cada tipo de dermatose exige tratamento específico e o que funciona para uma pode piorar outra. Conheça mais sobre a dermatose e suas variações:
Aqui você vai encontrar:
ToggleO que significa Dermatose?
O termo vem do grego “dermatos” (pele) e “osis” (condição ou doença). Dermatose não é uma doença específica, é uma categoria ampla que inclui qualquer problema dermatológico, desde o mais banal até o mais grave.
Exemplos do uso correto:
- “O paciente apresenta dermatose inflamatória” (pele inflamada por alguma causa a ser determinada)
- “Dermatose ocupacional” (problema de pele causado ou agravado pelo trabalho)
- “Dermatose alérgica” (reação cutânea a alérgeno específico)
- “Dermatose bolhosa” (condição que causa formação de bolhas)
Alguns termos relacionados causam confusão mas têm significados distintos:
- Dermatite: especificamente inflamação da pele (um tipo específico de dermatose). Toda dermatite é uma dermatose, mas nem toda dermatose é uma dermatite.
- Dermatologia: especialidade médica que estuda e trata doenças da pele, unhas, cabelos e mucosas.
- Dermatomicose: infecção fúngica da pele (outro tipo específico de dermatose).
- Dermatopatia: sinônimo menos usado de dermatose.
Anatomia da pele e como dermatoses se desenvolvem
Para entender dermatoses, é importante conhecer a estrutura da pele. A pele é o maior órgão do corpo humano, com 1.5 a 2m² de área e pesando 3 a 4kg em adultos.
Camadas da pele
Epiderme (camada superficial): formada principalmente por queratinócitos (células que produzem queratina, proteína que dá resistência). Contém também melanócitos (produzem melanina que dá cor), células de Langerhans (sistema imune) e células de Merkel (sensação tátil).
A espessura varia de 0.05mm (pálpebras) a 1.5mm (palmas e plantas). Se renova completamente a cada 28 dias em jovens, 45-60 dias em idosos.
Derme (camada intermediária): tecido conjuntivo denso com colágeno (70% da derme), elastina, vasos sanguíneos, nervos, folículos pilosos, glândulas sebáceas e sudoríparas.
Espessura de 0.3mm (pálpebras) a 3mm (costas). Fornece nutrição à epiderme e estrutura de sustentação.
Hipoderme (camada profunda): tecido adiposo que isola termicamente, absorve impactos e armazena energia. A espessura varia muito conforme localização e constituição individual.
Como as dermatoses se manifestam?
Dermatoses afetam uma ou mais dessas camadas:
Epidérmicas: alterações superficiais como melanoma in situ, queratoses, verrugas virais. Tendem a descamar, formar crostas, mudar de cor.
Dérmicas: afetam estruturas profundas como colágeno (esclerodermia), vasos (vasculites), nervos (neurodermites). Causam nódulos, infiltração, alterações de textura.
Mistas: a maioria das dermatoses inflamatórias (psoríase, dermatite atópica) afetam múltiplas camadas simultaneamente.
Principais categorias de dermatoses
Dermatoses Inflamatórias
Causadas por inflamação na pele sem infecção direta. O sistema imune reage de forma exagerada ou inadequada a estímulos internos ou externos.
Mecanismo: células imunes (linfócitos, macrófagos, mastócitos) liberam mediadores inflamatórios (histamina, citocinas, prostaglandinas) que causam vasodilatação, vermelhidão, inchaço, coceira e dor.
Exemplos comuns:
- Dermatite atópica (eczema)
- Dermatite de contato (irritativa e alérgica)
- Psoríase (componente autoimune significativo)
- Líquen plano
- Rosácea
- Pitiríase rósea
- Eczema numular
- Dermatite seborreica
Características típicas: vermelhidão, coceira intensa, descamação, sensibilidade aumentada, evolução em surtos com períodos de melhora e piora.
Fatores agravantes comuns: estresse, clima (frio resseca, calor causa suor que irrita), produtos químicos, atrito mecânico, infecções intercorrentes.
Dermatoses Infecciosas
Causadas por microrganismos invasores como bactérias, vírus, fungos ou parasitas.
Bacterianas:
- Impetigo (Staphylococcus aureus, Streptococcus pyogenes)
- Erisipela e celulite (infecção mais profunda)
- Foliculite (infecção dos folículos pilosos)
- Furúnculo e carbúnculo (infecção profunda do folículo)
Virais:
- Herpes simples (HSV-1 e HSV-2)
- Herpes zoster (varicela-zoster reativado)
- Verrugas virais (HPV)
- Molusco contagioso (poxvírus)
- Mão-pé-boca (coxsackievirus)
Fúngicas (micoses):
- Dermatofitoses (tinhas): tinha do corpo, virilha, pé, couro cabeludo, unhas
- Candidíase (Candida albicans)
- Pitiríase versicolor (Malassezia)
Parasitárias:
- Escabiose/sarna (Sarcoptes scabiei)
- Pediculose (piolhos)
- Larva migrans (bicho geográfico)
Características típicas: podem ser contagiosas, aparecem rapidamente, apresentam sinais específicos (vesículas herpéticas, anéis descamativos nas tinhas, sulcos lineares na sarna), respondem a antimicrobianos específicos.
Dermatoses Autoimunes
O sistema imune ataca células da própria pele por engano, identificando-as erroneamente como ameaças.
Mecanismo: produção de autoanticorpos (anticorpos contra o próprio organismo) ou ativação excessiva de linfócitos T contra componentes da pele (melanócitos no vitiligo, queratinócitos na psoríase, proteínas de adesão entre células no pênfigo).
Exemplos comuns:
- Lúpus eritematoso cutâneo (subagudo, crônico, agudo)
- Vitiligo
- Psoríase (componente autoimune + genético)
- Pênfigo vulgar e foliáceo
- Penfigoide bolhoso
- Esclerodermia localizada (morfeia)
- Dermatomiosite
- Alopecia areata
Características típicas: curso crônico e recorrente, podem afetar outros órgãos além da pele (lúpus sistêmico afeta rins, articulações, pulmões), exigem tratamento imunossupressor em casos moderados a graves, remissões e recaídas imprevisíveis.
Associações importantes: muitas dermatoses autoimunes coexistem com outras doenças autoimunes (tireoidite de Hashimoto, doença celíaca, artrite reumatoide, diabetes tipo 1).
Dermatoses Alérgicas
Reações de hipersensibilidade a substâncias específicas (alérgenos) que são inofensivas para a maioria das pessoas.
Tipos de reação alérgica cutânea:
Tipo I (imediata): ocorre minutos após a exposição. Mediada por IgE e liberação de histamina. Exemplos: urticária, angioedema.
Tipo IV (tardia): ocorre 24-72 horas após exposição. Mediada por linfócitos T. Exemplo: dermatite de contato alérgica.
Exemplos comuns:
- Urticária aguda e crônica
- Angioedema
- Dermatite de contato alérgica
- Dermatite atópica (componente alérgico forte)
- Reações medicamentosas cutâneas
- Eritema multiforme
- Síndrome de Stevens-Johnson (grave)
Características típicas: aparecem após exposição a alérgeno específico (pode ser primeira exposição ou após sensibilização prévia), melhoram com anti-histamínicos e afastamento do alérgeno, podem ser graves e ameaçar a vida em casos extremos (anafilaxia).
Dermatoses Neoplásicas
São crescimentos anormais de células da pele, benignos (não cancerosos) ou malignos (cancerosos).
Benignas:
- Nevos melanocíticos (pintas)
- Queratoses seborreicas
- Acrocórdons (papilomas cutâneos)
- Lipomas
- Hemangiomas
- Dermatofibroma
Pré-malignas:
- Queratose actínica (5-10% evoluem para carcinoma espinocelular)
- Doença de Bowen (carcinoma in situ)
Malignas:
- Carcinoma basocelular (mais comum, 70% dos cânceres de pele)
- Carcinoma espinocelular (segunda em frequência, 20%)
- Melanoma (mais agressivo, 4% dos cânceres mas causa 80% das mortes por câncer de pele)
- Carcinoma de células de Merkel (raro, agressivo)
- Linfomas cutâneos
Características típicas: lesões que crescem progressivamente, não cicatrizam em 4-6 semanas, sangram facilmente, mudam de cor ou formato ao longo de meses, aparecem principalmente em áreas expostas ao sol em pessoas acima de 50 anos.
Fatores de risco principais: exposição solar cumulativa, pele clara que queima facilmente, histórico de queimaduras solares na infância/adolescência, histórico familiar, imunossupressão.
Dermatoses Metabólicas e Nutricionais
Causadas por alterações metabólicas sistêmicas, deficiências nutricionais ou acúmulo de substâncias na pele.
Exemplos comuns:
- Xantomas e xantelasmas (acúmulo de gordura na pele por dislipidemia)
- Acantose nigricans (manchas escuras aveludadas por resistência à insulina)
- Pelagra (deficiência de vitamina B3/niacina)
- Escorbuto (deficiência de vitamina C)
- Acrodermatite enteropática (deficiência de zinco)
- Eritema necrolítico migratório (glucagonoma — tumor pancreático raro)
- Porfirias (distúrbios do metabolismo do heme)
Características típicas: refletem problemas sistêmicos subjacentes, melhoram corrigindo causa metabólica ou nutricional de base, podem ser as primeiras manifestações de doenças internas graves.
Importância diagnóstica: dermatologista experiente identifica esses sinais e investiga causas sistêmicas, prevenindo complicações graves.
Dermatoses Vasculares
Afetam vasos sanguíneos da pele e podem ser congênitas ou adquiridas.
Congênitas:
- Manchas vinho-do-porto (malformação capilar)
- Hemangiomas infantis
- Telangiectasias hereditárias
Adquiridas:
- Vasculites cutâneas (inflamação dos vasos)
- Púrpuras (manchas roxas por sangramento sob a pele)
- Livedo reticular
- Telangiectasias (vasinhos)
- Rosácea (componente vascular importante)
Características típicas: lesões vermelhas, roxas ou violáceas, podem indicar doenças sistêmicas (vasculites autoimunes, distúrbios de coagulação), algumas desaparecem espontaneamente (hemangiomas infantis), outras persistem ou pioram.
Dermatoses Genéticas/Hereditárias
Causadas por mutações genéticas transmitidas ou espontâneas.
Exemplos:
- Ictioses (pele descama excessivamente, aspecto de escamas de peixe)
- Epidermólise bolhosa (bolhas por trauma mínimo)
- Neurofibromatose (manchas café-com-leite, neurofibromas)
- Albinismo
- Displasias ectodérmicas
- Xeroderma pigmentoso (hipersensibilidade ao sol)
Características típicas: presentes desde o nascimento ou surgem na infância, padrão familiar evidente, não têm cura mas podem ter sintomas controlados, aconselhamento genético importante para planejamento familiar.
Dermatoses mais comuns
Dermatite Atópica (Eczema)
É uma inflamação crônica da pele que vai e volta ao longo da vida. Tem forte componente genético, a maioria das pessoas afetadas têm familiares com eczema, asma ou rinite. É muito comum em crianças, mas também afeta adultos.
O principal sintoma é a coceira intensa, que piora à noite e pode atrapalhar bastante o sono.
A pele fica seca, áspera e avermelhada e as áreas afetadas variam conforme a idade: no rosto dos bebês, nas dobras (cotovelos, joelhos) das crianças, e nas mãos e pálpebras dos adultos.
Com o tempo, coçar repetidamente pode engrossar a pele nessas regiões.
Dermatite de Contato
É uma reação inflamatória causada pelo contato com alguma substância. Existem dois tipos:
A irritativa (mais comum) acontece quando a pele é agredida diretamente por produtos como detergente, solvente, álcool gel em excesso ou até fricção repetida. Qualquer pessoa pode desenvolver se a exposição for intensa o suficiente. Os sintomas aparecem em poucas horas.
A alérgica envolve o sistema imune: o organismo se sensibiliza a uma substância específica (níquel de bijuterias, fragrâncias, tinturas de cabelo, borracha) e reage nas exposições seguintes. Apenas pessoas sensibilizadas são afetadas, e os sintomas aparecem 24 a 72 horas após o contato.
Em ambos os casos: vermelhidão, coceira, inchaço e bolhas, limitados à área de contato. Quando o contato se repete por muito tempo, a pele pode rachar e engrossar.
Vale saber que quando a dermatite de contato é causada pelo trabalho, existe direito a benefícios trabalhistas e mudança de função.
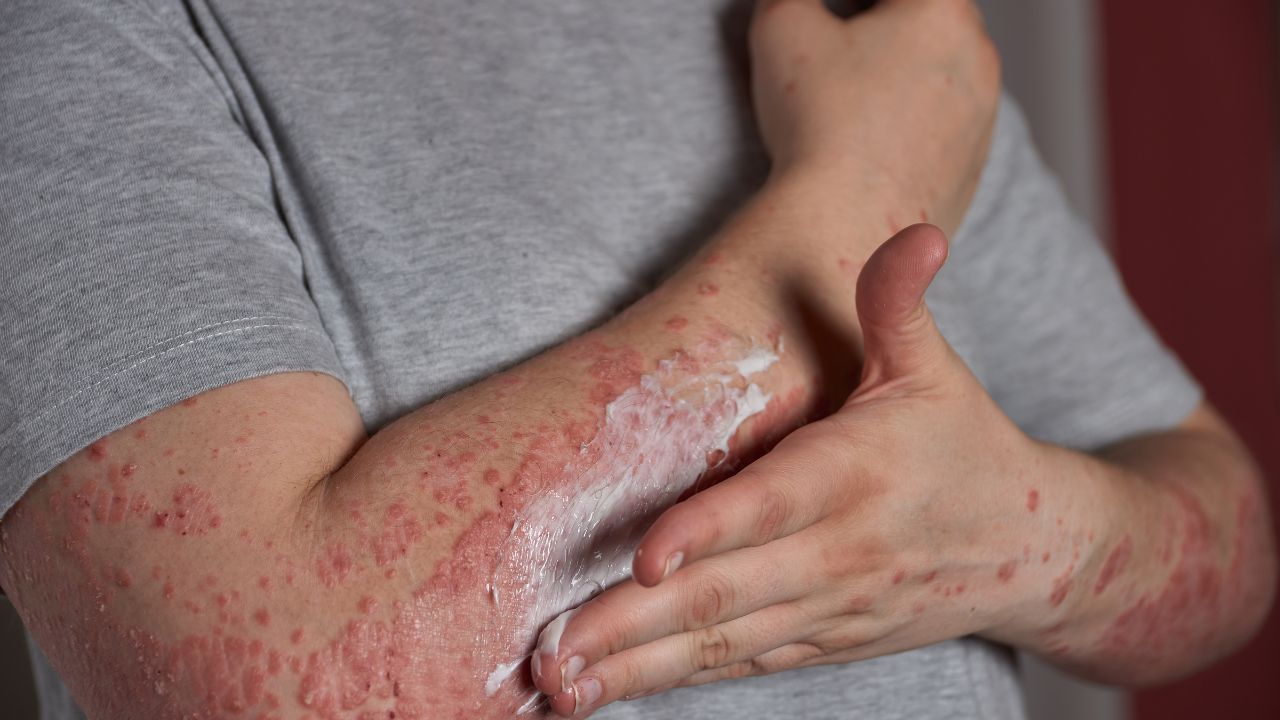
Psoríase
É uma doença inflamatória crônica, não contagiosa, com origem autoimune e genética. A forma mais comum são placas vermelhas com escamas prateadas, bem delimitadas, que aparecem principalmente em cotovelos, joelhos, costas e couro cabeludo.
Outros tipos incluem pequenas lesões em gota (frequentemente após infecção de garganta), lesões em dobras do corpo, e formas mais graves que podem cobrir grande parte do corpo e exigir internação.
Os sintomas variam: metade das pessoas sente coceira intensa, outras nem tanto. As unhas também podem ser afetadas, com depressões, espessamento ou descolamento. Cerca de 30% desenvolvem dor nas articulações (artrite psoriásica).
Alguns gatilhos pioram a doença: estresse, infecções, certos medicamentos, álcool, cigarro e até traumas físicos na pele. E embora pareça “só um problema de pele”, a psoríase está associada a riscos maiores de diabetes, hipertensão, doenças cardiovasculares e depressão, por isso o acompanhamento médico vai além da pele.
Rosácea
É uma inflamação crônica do rosto, mais comum em adultos de pele clara, especialmente entre os 40 e 60 anos. Tem quatro apresentações principais:
A mais leve é a vermelhidão persistente no centro do rosto, com vasinhos visíveis e sensação de calor. Depois vêm as espinhas sem cravos sobre pele avermelhada, diferente da acne comum. Em casos mais avançados, a pele pode engrossar, especialmente no nariz (uma condição chamada rinofima, quase exclusiva de homens). Há ainda a forma que afeta os olhos, com vermelhidão, ressecamento e sensação de areia.
Muitas coisas podem desencadear os sintomas: sol, calor, café, álcool, alimentos picantes, exercício intenso, estresse. Identificar e evitar os próprios gatilhos é parte importante do controle da doença.
Urticária
São aqueles vergões avermelhados que coçam muito, que surgem em um lugar, somem em menos de 24 horas e aparecem em outro. Afetam 1 em cada 5 pessoas em algum momento da vida.
Quando dura menos de 6 semanas, geralmente tem uma causa identificável: medicamento, alimento, infecção viral, picada de inseto. Quando persiste por mais de 6 semanas, na maioria dos casos não se encontra uma causa clara e pode durar meses ou anos.
Em metade dos casos aparece também inchaço mais profundo (angioedema) em lábios, pálpebras ou mãos. Existem formas especiais, como a urticária que aparece com o frio, com o calor, com pressão na pele ou após exercício físico.
Vitiligo
São manchas brancas bem delimitadas causadas pela destruição das células que produzem a cor da pele. É uma doença autoimune, em que o próprio organismo ataca essas células. Não é contagioso, não dói e não coça.
Pode surgir em qualquer parte do corpo, mas aparece com mais frequência ao redor da boca, dos olhos, nas mãos e nas dobras. Quando os pelos na mancha também ficam brancos, significa que a destruição foi mais profunda, o que torna a recuperação da pigmentação mais difícil.
Além dos cuidados com a pele; protetor solar alto nas manchas e acompanhamento médico, o vitiligo pode ter impacto emocional importante. Sentir-se constrangido é comum, e buscar suporte psicológico faz parte do tratamento. Uma informação importante: vitiligo não é contagioso.
Pessoas com vitiligo têm mais chance de desenvolver outras doenças autoimunes, especialmente da tireoide, por isso o médico pode pedir alguns exames de rastreio periodicamente.
Melasma
São manchas escuras e simétricas no rosto, muito associadas à gravidez e ao uso de anticoncepcional, daí o nome popular “manchas de gravidez”. Afeta principalmente mulheres de pele morena.
Aparecem na testa, bochechas, nariz, lábio superior e queixo. Não coçam nem doem, mas pioram com sol, calor, telas e até com cosméticos irritantes. O sol é o principal vilão, mesmo uma exposição curta pode escurecer as manchas.
O tratamento é possível, mas exige consistência, principalmente com o protetor solar diário. Manchas mais superficiais respondem melhor; as mais profundas são mais resistentes.
Queratose Actínica
São manchas ásperas e escamosas que aparecem em áreas expostas ao sol ao longo dos anos, rosto, couro cabeludo, mãos, antebraços.
São mais comuns após os 50 anos em pessoas de pele clara com histórico de muita exposição solar. Muitas vezes são mais fáceis de sentir do que de ver: a pele parece uma lixa ao passar o dedo.
A atenção aqui é importante: entre 5 e 10% dessas lesões podem evoluir para um tipo de câncer de pele se não tratadas.
Não é possível prever qual lesão vai evoluir, por isso o tratamento de todas elas é recomendado. Quem tem várias queratoses actínicas deve manter acompanhamento dermatológico regular.
Dermatite ocupacional
Quando a dermatite de contato é causada ou agravada pelo ambiente de trabalho, ela recebe o nome de dermatite ocupacional e merece atenção especial.
Profissões com maior risco incluem trabalhadores da saúde (contato frequente com luvas de látex, álcool e antissépticos), cabeleireiros (tinturas, descolorantes, permanentes), pedreiros e trabalhadores da construção (cimento, que contém cromo), profissionais de limpeza (detergentes e alvejantes) e cozinheiros (contato prolongado com água, alimentos e condimentos).
O problema costuma se desenvolver de forma gradual: a pele vai ficando cada vez mais sensível com o tempo, e o que antes era tolerado passa a causar reação. Muitos pacientes demoram a associar os sintomas ao trabalho, especialmente porque a melhora nos fins de semana e férias, sendo uma pista importante.
O diagnóstico correto abre caminho para medidas práticas: uso de equipamentos de proteção adequados, troca de produtos, adaptação da rotina ou, em casos necessários, mudança de função. Do ponto de vista legal, a doença ocupacional documentada garante direitos trabalhistas e previdenciários.
Dermatose cinzenta
É uma condição pouco comum e ainda pouco compreendida. Sua causa permanece desconhecida, e diferente de muitas outras doenças de pele, não parece ter relação com clima, alimentação, raça ou atividade profissional.
O sinal mais característico são manchas de cor acinzentada com uma borda avermelhada e levemente elevada.
Elas aparecem de repente, em surtos, sem nenhum sinal de aviso, às vezes acompanhadas de coceira, às vezes não. As manchas tendem a ser permanentes, e até o momento não existe tratamento com eficácia comprovada para eliminá-las.
O acompanhamento dermatológico é importante para descartar outras condições e monitorar a evolução.
Dermatose bolhosa
É um grupo de doenças caracterizadas pelo surgimento de bolhas na pele, que se formam na superfície e se rompem com facilidade, deixando a região com aspecto de escama fina coberta por crosta.
As causas variam: algumas formas são autoimunes, outras têm origem genética ou reacional.
Por envolver o sistema imune, o tratamento geralmente inclui corticoides como a prednisona para controlar a inflamação. Em casos mais persistentes ou graves, podem ser necessários imunossupressores como azatioprina ou ciclofosfamida.
O acompanhamento médico próximo é essencial, já que essas medicações exigem monitoramento regular.
Dermatose palmoplantar juvenil
É um tipo de reação inflamatória que afeta principalmente crianças e adolescentes, surgindo nas plantas dos pés, especialmente calcanhares e artelhos, e, em alguns casos, também nas palmas das mãos.
A pele fica avermelhada, com aspecto brilhante, produção excessiva de queratina e rachaduras que podem doer e até sangrar.
Os sintomas costumam piorar no inverno, quando o ar fica mais seco. A principal causa está relacionada ao uso prolongado de calçados e meias que acumulam umidade, além do contato excessivo com água, o que irrita e fragiliza a pele da região.
O tratamento é feito com pomadas à base de corticoide para controlar a inflamação, combinadas com hidratantes específicos para restaurar a barreira da pele e aliviar as rachaduras. Trocar de calçados com frequência e manter os pés secos são medidas simples que fazem bastante diferença no dia a dia.
Dermatose Papulosa Nigra
São pequenas bolinhas escuras e elevadas que aparecem principalmente no rosto (maçãs do rosto, têmporas) e podem se espalhar para pescoço e tronco.
É uma condição benigna, muito comum em pessoas de pele negra e morena, afetando até 35% dessa população. Tem forte herança genética: metade dos pacientes tem algum familiar com a mesma condição.
Não coçam, não doem e não oferecem risco à saúde. O impacto é puramente estético. As lesões tendem a aumentar em número com o tempo e é comum começar com poucas na adolescência e chegar à meia-idade com dezenas delas.
O tratamento é opcional e voltado para quem deseja removê-las por estética. Vale saber, porém, que retirar as lesões existentes não impede o surgimento de novas.
O dermatologista avalia o método mais adequado para cada caso, levando em conta o tipo de pele e o histórico de cicatrização do paciente.
Quando procurar um Dermatologista?
Nem toda alteração de pele exige consulta imediata, mas certos sinais merecem avaliação profissional urgente ou programada.
Procure um dermatologista em até 48 horas (URGENTE) se você tem:
Sinais de câncer de pele:
- Lesão que sangra espontaneamente ou repetidamente com trauma mínimo
- Ferida que não cicatriza em 4 semanas
- Mancha escura que cresce rapidamente, muda de cor, tem bordas irregulares
- Pinta com múltiplas cores (preto, marrom, vermelho, branco, azul)
- Assimetria em pinta (metade diferente da outra)
- Nódulo perlado com vasos visíveis
Sinais de infecção grave:
- Febre alta (>38.5°C) associada a erupção cutânea
- Vermelhidão que se espalha rapidamente (horas) com dor intensa, calor local, inchaço (celulite/erisipela)
- Bolhas grandes, generalizadas, com descamação de pele
- Pústulas disseminadas com febre e comprometimento do estado geral
- Sinais de desidratação em criança com infecção de pele
Reações alérgicas graves:
- Inchaço de lábios, língua, garganta com dificuldade para respirar (angioedema grave — chamar emergência)
- Erupção generalizada após novo medicamento
- Síndrome de Stevens-Johnson suspeita (bolhas em mucosas, olhos vermelhos, febre, mal-estar severo)
Agende consulta eletiva (próximas 2-4 semanas) se você tem:
Lesões preocupantes mas sem urgência:
- Pinta nova após 30 anos
- Mudanças graduais em pinta existente (tamanho, cor, forma)
- Múltiplas pintas (>50) ou pintas atípicas (grandes, irregulares)
- Histórico familiar de melanoma (check-up preventivo anual)
- Manchas ou placas ásperas em áreas foto-expostas (possível queratose actínica)
Sintomas persistentes:
- Coceira generalizada sem causa identificada por > 2 semanas
- Manchas que não melhoram com hidratação por > 1 mês
- Queda de cabelo anormal: mais de 100 fios/dia, áreas calvas visíveis, afinamento progressivo
- Alterações ungueais importantes: espessamento, descolamento, manchas escuras sob unha, linhas verticais escuras (melanoma ungueal possível)
Condições crônicas que afetam qualidade de vida:
- Acne que não melhora com produtos de farmácia após 2 meses
- Eczema que interfere no sono ou atividades diárias
- Psoríase que afeta >5% do corpo ou áreas expostas/articulações
- Reações recorrentes após cosméticos ou produtos de higiene
- Hiperhidrose (suor excessivo) que causa constrangimento social
- Queixas estéticas (melasma, manchas, cicatrizes) que afetam autoestima
Seguimento preventivo:
- Adultos >50 anos com pele clara e exposição solar significativa: check-up anual
- Histórico de câncer de pele: seguimento semestral ou anual conforme recomendação
- Condições crônicas controladas (psoríase, vitiligo): seguimento semestral ou anual
Cada caso deve ser avaliado individualmente. Na dúvida, a teleconsulta inicial pode direcionar urgência e necessidade de avaliação presencial.
No AmorSaúde, você pode marcar sua consulta com o dermatologista tanto na clínica ou de forma remota pela teleconsulta.
Como são tratadas as doenças de pele?
Não existe uma fórmula única. O tratamento depende do diagnóstico, da gravidade e de cada paciente. De forma geral, as abordagens seguem alguns caminhos principais.
Tratamentos na própria pele (tópicos)
São a primeira escolha para a maioria dos casos localizados, com pouca absorção pelo organismo.
Corticoides tópicos são os mais usados: reduzem vermelhidão, coceira e descamação. Existem versões mais fracas (como hidrocortisona), indicadas para rosto e áreas sensíveis, e versões mais fortes (como clobetasol), para regiões mais resistentes como palmas e plantas. As versões fortes não devem ser usadas por mais de 2 a 4 semanas seguidas.
Inibidores de calcineurina (tacrolimo e pimecrolimo) são uma alternativa aos corticoides, especialmente em áreas delicadas ou para uso prolongado. Podem causar uma leve sensação de ardor nos primeiros dias, que vai diminuindo.
Antifúngicos tratam infecções por fungos, como candidíase e micoses. Mas atenção: usá-los em lesões que parecem micose, mas na verdade são eczema ou psoríase, não vai funcionar e pode até piorar.
Antibióticos tópicos como mupirocina são usados em infecções localizadas como impetigo. Vale evitar a neomicina, pois pode causar reações alérgicas.
Retinoides (como tretinoína e adapaleno) tratam acne, manchas e envelhecimento da pele. No início causam alguma descamação e irritação, por isso é melhor começar usando em dias alternados.
Tratamentos via comprimido ou injeção (sistêmicos)
Indicados quando a doença é extensa, grave ou não melhora com os cremes.
Antibióticos orais como doxiciclina são muito usados em acne e rosácea, não só pelo efeito antibacteriano, mas também pelo anti-inflamatório. Para infecções mais sérias como celulite, entram antibióticos mais específicos.
Antifúngicos orais são necessários na maioria dos casos de onicomicose (fungo nas unhas), somente as lacas tópicas costumam não ser suficientes quando a infecção já está mais avançada.
Corticoides orais (prednisona) controlam rapidamente crises inflamatórias graves. São usados por períodos curtos. O uso prolongado exige acompanhamento, pelo risco de efeitos como diabetes, hipertensão e osteoporose.
Anti-histamínicos combatem a coceira e reações alérgicas. Os mais modernos (cetirizina, loratadina) não causam sonolência e funcionam bem na urticária. Os mais antigos (hidroxizina) são mais sedativos e úteis quando a coceira atrapalha o sono, mas devem ser usados com cautela em idosos.
Imunossupressores como metotrexato e ciclosporina são reservados para casos graves, com acompanhamento laboratorial regular.
Biológicos
São medicamentos mais modernos que agem diretamente nas substâncias que causam a inflamação.
Transformaram o tratamento de doenças como psoríase grave e dermatite atópica.
São indicados quando os tratamentos convencionais não funcionam ou não podem ser usados, e o acesso pode ser feito pelo SUS ou por planos de saúde, mediante critérios específicos.
Fototerapia
Usa luz ultravioleta de forma controlada, bem diferente de tomar sol, que é imprevisível e tem riscos.
É feita em consultório, com sessões geralmente 3 vezes por semana. Indicada para psoríase, vitiligo, dermatite atópica, entre outros. Os resultados costumam aparecer após 20 a 30 sessões.
Procedimentos no consultório
A Crioterapia usa nitrogênio líquido para destruir lesões como verrugas e queratoses.
É rápida e eficaz, mas pode deixar uma mancha clara temporária ou permanente em peles mais escuras, algo que o médico deve explicar antes.
Peelings químicos promovem uma esfoliação controlada, tratando manchas, acne e sinais de envelhecimento. Os superficiais têm recuperação rápida (3 a 5 dias); os mais profundos exigem mais cuidado e tempo de recuperação.
O laser tem diversas aplicações: vasinhos, manchas, cicatrizes de acne, remoção de pelos, tatuagens, entre outros. O tipo de laser é escolhido conforme o problema a ser tratado.
O mais importante em qualquer caso é o diagnóstico correto. Muitos tratamentos parecem simples, mas usar o produto errado pode atrasar a melhora ou criar novos problemas. Por isso, sempre vale a consulta com um dermatologista. Agende sua consulta pelo AmorSaúde.
Prevenção de dermatoses
Nem toda dermatose é prevenível, condições genéticas, autoimunes e muitas dermatoses inflamatórias crônicas têm componente constitucional que não depende de comportamento. Mas exposições evitáveis e hábitos de cuidado com a pele reduzem significativamente o risco e a gravidade de várias condições.
Fotoproteção
A medida preventiva com maior impacto comprovado em dermatologia. Reduz risco de câncer de pele, queratoses actínicas, melasma, fotoenvelhecimento e fotossensibilidade induzida por medicamentos.
Protetor solar FPS 30 ou mais deve ser aplicado diariamente em áreas expostas, não apenas em dias de praia. Luz UV atravessa nuvens (70–80% da radiação chega em dias nublados) e vidro (UVA). Reaplicação a cada 2 horas em exposição direta ao sol.
É bom complementar com chapéu de aba larga, óculos de proteção UV e roupas com fator de proteção (UPF 30+). Evite exposição entre 10h e 16h quando possível.
Hidratação da barreira cutânea
Uma pele bem hidratada tem a barreira mais eficaz contra irritantes, alérgenos e micro-organismos.
Fundamental em dermatite atópica, psoríase, rosácea, pele senil, o hidratante deve ser aplicado logo após o banho (pele ainda úmida — melhora absorção).
Produtos com ceramidas, ácido hialurônico, ureia e glicerina são os mais eficazes.
Identificação e controle de gatilhos
Em dermatoses crônicas, mapear os fatores que desencadeiam crises é tão importante quanto o tratamento em si.
Diário de sintomas ajuda a identificar padrões como alimentos, produtos, situações de estresse e mudanças climáticas.
Proteção ocupacional
Luvas adequadas para o agente de risco, cremes barreira, higienização correta das mãos (não friccionar, secar bem, hidratar em seguida), substituição de produtos irritantes quando possível.
Trabalhadores de alto risco (saúde, cabeleireiros, construção) devem ter acesso a avaliação dermatológica periódica.
Vacinação
- Vacina HPV: reduz risco de verrugas genitais e lesões precursoras de câncer anal e cervical.
- Vacina contra varicela: previne infecção primária e reduz risco de herpes zoster décadas depois.
- Vacina contra herpes zoster (Shingrix): indicada para adultos acima de 50 anos, reduz a incidência de neuralgia pós-herpética em mais de 90%.
Perguntas Frequentes sobre Dermatoses
O que é dermatose?
Dermatose é o termo médico para qualquer doença ou alteração da pele. Não é uma doença específica, é uma categoria que reúne mais de 3.000 condições, desde ressecamento simples até doenças autoimunes como psoríase e lúpus cutâneo.
Qual é o tratamento para dermatose?
Depende do tipo. Infecções tratam-se com antibióticos, antifúngicos ou antivirais. Dermatoses inflamatórias respondem a corticoides tópicos, imunossupressores ou biológicos. Não existe tratamento único, o diagnóstico correto é o que define o caminho.
Qual o medicamento para dermatose?
Não há um medicamento universal. Os mais usados são corticoides tópicos (betametasona, clobetasol, hidrocortisona), antifúngicos (cetoconazol, terbinafina), antibióticos (cefalexina, mupirocina) e, nos casos mais graves, imunobiológicos como dupilumabe ou secuquinumabe. O medicamento certo depende do diagnóstico.
O que é eczema e como tratar?
Eczema é uma inflamação crônica da pele que causa coceira intensa, vermelhidão e ressecamento. O tratamento envolve hidratação diária com emolientes, corticoides tópicos nas crises e, nos casos moderados a graves, imunossupressores ou o biológico dupilumabe. Identificar e evitar os gatilhos (sabonetes agressivos, ácaros, estresse) faz parte do controle.
O eczema é grave?
Na maioria dos casos, não ameaça a vida. Mas pode ser grave quando causa infecções secundárias extensas (como eczema herpético), interfere no sono e na qualidade de vida, ou não responde a tratamentos convencionais. Crianças com eczema severo não controlado podem ter prejuízo no desenvolvimento. Cada caso tem seu próprio grau de gravidade.
Quais são as 3 fases do eczema?
Aguda: pele vermelha, com pequenas bolhas que liberam líquido, coceira intensa e possível inchaço.
Subaguda: vermelhidão diminui, surgem crostas e descamação, coceira persiste.
Crônica: pele espessa, escurecida e com textura endurecida (liquenificação) pelo ato repetido de coçar. Essa fase indica que a doença está ativa há muito tempo sem controle adequado.
Dermatose tem cura?
Depende do tipo. Infecções têm cura com tratamento adequado. Doenças crônicas como psoríase, vitiligo e dermatite atópica não têm cura definitiva, mas atingem remissão prolongada com tratamento correto. Cada caso deve ser avaliado individualmente.
Dermatose é contagiosa?
A maioria não é. Dermatoses infecciosas (impetigo, tinhas, herpes, escabiose, molusco contagioso) são contagiosas. Psoríase, dermatite atópica, rosácea, vitiligo e a maior parte das dermatoses inflamatórias e autoimunes não se transmitem por contato.
Qual a diferença entre dermatite e dermatose?
Dermatose é o termo geral para qualquer doença da pele. Dermatite se refere especificamente à inflamação da pele. Toda dermatite é uma dermatose, mas nem toda dermatose é uma dermatite.
Posso usar corticoide tópico por conta própria?
Corticoides de baixíssima potência (hidrocortisona 1%) são vendidos sem receita e têm boa margem de segurança em uso pontual. Corticoides mais fortes exigem prescrição médica, usados de forma errada causam atrofia da pele, estrias e outros efeitos difíceis de reverter.
Manchas na pele sempre indicam câncer?
Não. A grande maioria das manchas tem causas benignas (melasma, hiperpigmentação pós-inflamatória, lentigos solares, nevos). Lesões que merecem avaliação urgente são aquelas que crescem rapidamente, mudam de cor ou formato, sangram espontaneamente ou não cicatrizam em 4 semanas.
Criança com mancha branca na pele tem vitiligo?
Não necessariamente. Pitiríase alba (manchas claras associadas a eczema leve) é muito mais comum em crianças do que vitiligo. O diagnóstico diferencial inclui também pitiríase versicolor e nevo despigmentoso. O dermatologista diferencia o exame clínico e a lâmpada de Wood.
Toda coceira na pele é alergia?
Não. Coceira (prurido) pode ter causas locais (ressecamento, infecção, parasitose, eczema) ou sistêmicas (doenças do fígado, rins, tireoide, linfomas). Coceira generalizada persistente sem lesão visível na pele merece investigação clínica.
Protetor solar é necessário em peles escuras?
Sim. Peles escuras têm maior quantidade de melanina, o que oferece alguma proteção natural (equivale a FPS 8–13 aproximadamente), mas não elimina o risco de câncer de pele, fotoenvelhecimento ou melasma. A fotoproteção é necessária em todos os fototipos.
Dermatose ocupacional dá direito a afastamento?
Sim, quando documentada e confirmada como relacionada ao trabalho. A empresa deve emitir a CAT (Comunicação de Acidente de Trabalho), e o trabalhador tem direito a benefício do INSS, estabilidade de 12 meses após retorno e, em casos graves, indenização por dano moral ou incapacidade. Consultar médico do trabalho ou dermatologista para documentação.
Quando uma erupção na pele é emergência?
Procure emergência imediatamente se houver: inchaço de lábios, língua ou garganta com dificuldade para respirar; erupção generalizada com febre alta, bolhas em mucosas e mal-estar intenso (pode ser síndrome de Stevens-Johnson); ou vermelhidão que se espalha rapidamente com febre e dor intensa (celulite/fasciite necrosante).
Por que escolher o AmorSaúde?
O AmorSaúde é a rede de clínicas populares que mais cresce no Brasil, oferecendo diversas especialidades, como dermatologia, cardiologia, oftalmologia, odontologia e ginecologia entre diversas outras.
Se você deseja investir na sua saúde e ter acesso a consultas com preços acessíveis e um atendimento de qualidade, agende já sua consulta e exames conosco!